La prostatite est une maladie caractérisée par la présence d'une inflammation localisée et/ou d'une infection de la prostate.
Il peut présenter un large éventail de symptômes cliniques et de plaintes.
Anatomie
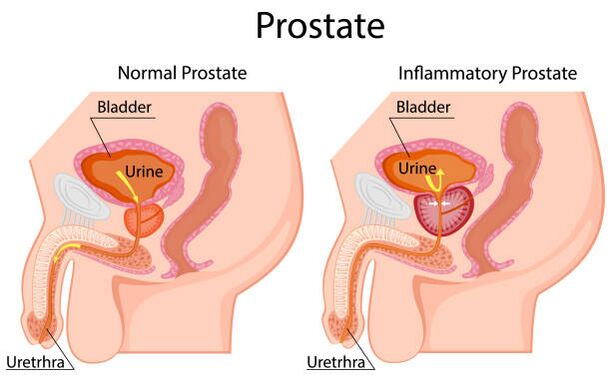
La prostate est une petite glande qui fait partie du système reproducteur masculin et un organe hormono-dépendant. Sa forme et sa taille ont été comparées à une grosse noix. Une prostate normale pèse environ 20 g, a un volume de 15 à 25 ml et mesure 3 cm de long, 4 cm de large et 2 cm de profondeur.
La prostate est située dans le petit bassin, sous la vessie et au-dessus du rectum. L'urètre, l'urètre, traverse l'épaisseur de la glande. La prostate est entourée d'une capsule composée de muscles lisses, de collagène et de fibres élastiques ; recouvert de trois couches de tissu conjonctif dense (fascia) sur les surfaces antérieure, latérale et postérieure. La face postérieure de la prostate est entourée par la bulle du rectum. Ils sont séparés par le fascia rétrovésical ou fascia de Denonville, qui permet la palpation de la face postérieure de la prostate.
La prostate est constituée d'environ 70 % de tissu glandulaire et 30 % de stroma fibromusculaire. Il est d'usage de diviser l'orgue en 3 zones.
Zone de transition.La zone de transition représente 10 % du tissu glandulaire et 20 % des cas de tumeurs malignes de la prostate. Dans ce domaine, l'une des principales maladies liées à l'âge chez l'homme se forme: l'hyperplasie bénigne de la prostate, qui peut entraîner des difficultés à uriner en raison d'une croissance excessive des tissus.
Zone centrale.La zone autour des canaux éjaculateurs. Il se compose de tissu glandulaire, de tissu conjonctif et d'éléments musculaires. Les tumeurs dans cette zone sont extrêmement rares.
Zone périphérique.Il recouvre les côtés postérieur et latéral de la prostate et contient 70 % du tissu glandulaire. C'est une zone qui se fait sentir à travers le rectum et permet à l'urologue d'évaluer l'état de la prostate. Jusqu'à 70% des tumeurs malignes sont localisées précisément dans la zone périphérique. Par conséquent, le toucher rectal est une méthode diagnostique importante et doit être effectué chez les patients de plus de 45 ans.
Fonctions de la prostate :
- production de sécrétion prostatique, qui fait partie intégrante du sperme et intervient dans la liquéfaction de l'éjaculat, en plus de le saturer en nutriments tels que diverses enzymes et vitamines, acide citrique, ions zinc, qui contribuent à améliorer la motilité et l'activité des spermatozoïdes ;
- La prostate contient des fibres musculaires lisses qui aident à libérer les spermatozoïdes de l'urètre lors de l'éjaculation, empêchent les spermatozoïdes de pénétrer dans la vessie et participent au mécanisme de rétention urinaire.
La prostatite, l'hyperplasie bénigne de la prostate et le cancer de la prostate sont les trois principales maladies de la prostate.
Les trois maladies peuvent coexister dans la même prostate en même temps. C'est-à-dire que la présence d'une prostatite n'exclut pas la présence d'hyperplasie de la prostate et de cancer de la prostate chez le patient et vice versa.
Causes de la prostatite
Selon les statistiques, la prostatite est la maladie urologique la plus fréquente, après l'hyperplasie et le cancer de la prostate, chez les hommes de moins de 50 ans et la troisième plus fréquente chez les hommes de plus de 50 ans.
La prostatite représente 6 à 8 % des consultations ambulatoires en urologie.
L'agent causal le plus courant de la prostatite sont les souches d'E. coli, qui sont détectées dans 80% des cas. Les agents pathogènes les plus rares sont les entérocoques, Pseudomonas aeruginosa, Klebsiella et d'autres bactéries à Gram négatif. Le rôle des infections sexuellement transmissibles (telles que Chlamydia trachomatis) dans l'inflammation de la prostate n'est pas encore clairement établi et est à l'étude. Chez les patients infectés par le VIH et présentant d'autres modifications graves du système immunitaire, les agents responsables possibles sont le cytomégalovirus, la mycobactérie tuberculosis, les champignons et d'autres agents pathogènes rares. Il existe des données indiquant la présence de micro-organismes dans la prostate qui ne sont pas détectés dans les études standard, mais qui jouent un rôle dans l'apparition de changements inflammatoires et le développement ultérieur de symptômes de prostatite.
Les causes possibles de la prostatite sont :
- reflux intraprostatique d'urine à la suite d'une miction dysfonctionnelle (l'urine, avec certains facteurs prédisposants, peut pénétrer dans la prostate par les canaux prostatiques, provoquant un processus inflammatoire);
- sexe anal non protégé;
- rétrécissement du prépuce (phimosis);
- Maladies auto-immunes;
- modifications fonctionnelles et anatomiques des muscles du plancher pelvien;
- modifications du système nerveux central, y compris modifications fonctionnelles et anatomiques du cerveau ;
- activité sexuelle traumatisante et inhabituelle;
- Facteurs psychologiques (dans plusieurs études, l'influence du stress psychologique sur l'apparition des symptômes de la prostatite chronique a été démontrée; chez certains patients, des troubles psychosomatiques ont été diagnostiqués, dans le traitement desquels les symptômes de la prostatite ont été réduits et la probabilité de rechute a été notée) .
Les facteurs de risque de prostatite comprennent également : le retrait ou une activité sexuelle excessive, l'habitude de retenir l'éjaculation, le tabagisme, le travail de nuit, un mode de vie sédentaire, un apport hydrique insuffisant et une mauvaise alimentation.
Symptômes
- douleur ou sensation de brûlure en urinant (dysurie);
- troubles urinaires;
- décoloration de l'urine;
- l'apparition de sang dans les urines;
- douleur dans l'abdomen, l'aine ou le bas du dos;
- douleur dans le périnée;
- douleur ou inconfort dans le pénis et les testicules;
- douleur à l'éjaculation;
- augmentation de la température corporelle (avec prostatite bactérienne aiguë).
Diagnostique
Selon la classification généralement reconnue de la prostatite NIH (US National Institutes of Health), il existe quatre catégories de maladies, traditionnellement désignées par des chiffres romains :
- I - prostatite bactérienne aiguë;
- II - prostatite bactérienne chronique;
- III - prostatite chronique abactérienne / syndrome de douleur pelvienne chronique (CP / CPPS);
- IIIa - prostatite chronique / syndrome de douleur pelvienne chronique avec signes d'inflammation ;
- IIIb - prostatite chronique / syndrome de douleur pelvienne chronique sans signes d'inflammation ;
- IV - prostatite chronique asymptomatique (asymptomatique).
Malgré la prévalence généralisée de la prostatite, la prostatite bactérienne aiguë n'est pas courante - 5% de tous les cas de la maladie. Mais son diagnostic est assez simple, car le tableau de la maladie est le plus souvent prononcé: un homme se plaint de mictions fréquentes et douloureuses, de douleurs dans l'utérus et le périnée. Une augmentation de la température corporelle est caractéristique, et souvent à des valeurs élevées, inférieures à 39°C.
Le diagnostic de prostatite bactérienne aiguë implique un toucher rectal (examen rectal numérique), qui consiste à sentir (palper) la prostate avec l'index à travers l'anus (rectum).
Le toucher rectal (DRE) est une manipulation diagnostique importante si une pathologie de la prostate est suspectée. Par conséquent, il est conseillé que les hommes ne refusent pas de l'exécuter.
Dans la prostatite bactérienne aiguë, la prostate est très douloureuse, enflée et le plus souvent hypertrophiée. L'examen échographique peut montrer non seulement une augmentation de la taille de la prostate, mais également des foyers de fusion purulente du tissu prostatique (abcès), mais cela se produit rarement et, en règle générale, est la conséquence d'un processus en cours. .
Le diagnostic de laboratoire comprend tout d'abord un test d'urine général, dans lequel une augmentation du nombre de leucocytes est observée. Une culture d'urine bactériologique est recommandée. Sur la base des résultats de l'analyse, il est possible de déterminer la présence de bactéries et leur sensibilité à l'antibiotique et ainsi ajuster l'antibiothérapie prescrite. Un test sanguin général est également effectué pour évaluer l'état général du corps et sa réponse au processus inflammatoire.
L'ingestion de sécrétions prostatiques pour le diagnostic de prostatite aiguë est contre-indiquée en raison du risque accru d'affection potentiellement mortelle : bactériémie et sepsis. Détermination de l'oncomarqueur (PSA), ses fractions sont également déconseillées, du fait du faible contenu informationnel et de la distorsion des données dans le cadre de l'inflammation.
Traitement de la prostatite
L'antibiothérapie est le traitement de base pour les patients atteints de prostatite de toutes catégories.
Les alpha-bloquants sont également un groupe efficace de médicaments. Par son action, il diminue le tonus des muscles lisses de la prostate, du col de la vessie et de la partie prostatique de l'urètre, ce qui améliore la miction et réduit la possibilité que l'urine pénètre dans la prostate (reflux intraprostatique de l'urine), qui est l'une des causes de la prostatite. Les médicaments les plus efficaces et les plus populaires sont la tamsulosine et la silodosine. Ils sont également largement utilisés pour améliorer la miction chez les patients atteints d'hyperplasie de la prostate.
Il est possible d'utiliser des médicaments anti-inflammatoires (diclofénac), qui réduisent efficacement la douleur et l'inconfort lors de la miction, réduisent le gonflement de la prostate et contribuent également à améliorer la qualité de la miction.
La prostatite bactérienne aiguë est souvent un motif d'hospitalisation en milieu hospitalier, où une antibiothérapie est prescrite sous forme d'injections intraveineuses. Après stabilisation de l'état du patient, le patient continue à recevoir des antibiotiques sous forme de comprimés pendant 15 jours ou plus pour empêcher la transition d'une prostatite aiguë à une prostatite bactérienne chronique.
Selon les statistiques, 10% des patients atteints de prostatite aiguë développent une prostatite bactérienne chronique. Un autre 10 % des patients développeront un syndrome de douleur pelvienne chronique (prostatite chronique IIIb) à l'avenir.
Comment se passe le traitement de la prostatite en clinique?
Les urologues traitent la prostatite et d'autres maladies du système génito-urinaire, conformément aux directives cliniques internationales. Cela signifie qu'ils utilisent non seulement leurs connaissances professionnelles, mais sont également guidés par des méthodes de diagnostic et de thérapie scientifiquement prouvées et acceptées dans le monde entier.
Nos médecins ne prescrivent pas de médicaments inefficaces et de tests "au cas où", ils ne traitent pas des maladies inexistantes. Lorsqu'ils posent un diagnostic, les urologues s'appuient sur les données obtenues à partir de l'examen du patient, du tableau clinique, des données de laboratoire et des études instrumentales. Si un traitement chirurgical est nécessaire, une opération chirurgicale est réalisée sur le territoire de la clinique.

























